Współczesność zmusza nas do ekstremalnego i często bezrefleksyjnego biegu przez życie. W nastawionym na konsumowanie dóbr materialnych społeczeństwie, nie ma miejsca na ból – zwyczajnie nie pasuje on do naszych czasów. Przeszkadza w realizacji planów, zaciąga nam hamulec i związuje ręce. Dlatego uciekamy od niego i boimy się z nim zmierzyć. Mimo że jest jednym z ważnych “smaków” ludzkiej kondycji, uparcie odwracamy od niego wzrok. Dlaczego nie wiemy jak go przeżywać, odpowiednio interpretować i czerpać z niego korzyści? By to wyjaśnić, odniesiemy się do modelu biopsychospołecznego, który tłumaczy postawy i emocjonalne motywy stojące za pacjentem bólowym (Ilustracja 1.).
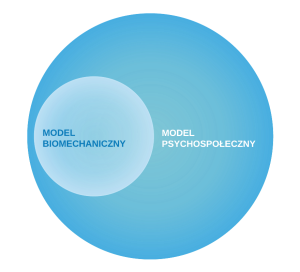
Ilustracja 1. Model biopsychospołeczny jest rozszerzeniem biomechanicznego spojrzenia na ciało. Ukazuje człowieka jako całość, nie dzieli go na poszczególne części. Jego zastosowanie sprawdza się kiedy pacjent unika konfrontacji ze swoim bólem [1].
DLACZEGO TŁUMIMY BÓL?
Odwracanie się od bólu związane jest brakiem akceptacji swojego stanu zdrowia. Dotyczy osób, które oczekują od ciała pełnego posłuszeństwa – ślepo wierzących, że w ten sposób można kierować swoim życiem i emocjami. Osoby takie nie pozwalają sobie na uczucie słabości, które oddala od ulubionych aktywności i pełnionych ról społecznych. Cenzurują wszelkie oznaki zmęczenia i dyskomfortu upiększając swój wizerunek – od ubioru po zabiegi kosmetyczne, dzięki którym “retuszują” swoje umęczone pracą ciała [2]. Postawa ta zawiera w sobie pierwiastek złości i skorelowana jest z osobowością typu A, która w psychoterapii przypisywana jest osobom nadmiernie ambitnym o wysokim poziomie agresji i rywalizacji. To osoby, które z wiekiem “somatyzują” choroby serca, które – nie leczone – stają się przyczyną ich śmierci. W chwili choroby, sięgają po środki znieczulające, planują wielki powrót i stawiają sobie poprzeczkę jeszcze wyżej [3].
Inaczej reagują osoby o zaburzeniach lękowych – wycofane z życia społecznego i zagubione w świecie własnych obaw. To pacjenci o osobowości typu C, którzy częściej rozwijają przewlekłą postać bólu, z którym potrafią się „związać” w iście toksyczną relację. Z jednej strony, jest im źle, z drugiej zaś, nie wierzą że ich stan może ulec poprawie. Postawa ta oparta jest na uległości, z wiekiem “somatyzuje” choroby autoimmunologiczne, tj. nowotwory czy choroby reumatyczne. Podobnie, jak ci którzy mają siebie za niezniszczalnych bogów, osoby lękowe również sięgają po leki przeciwbólowe, które dodatkowo mogą być stymulowane przez uzależnienia lub obsesje dotyczące swojej choroby [3]. Omijanie bólu, w każdym z przypadków, sprawia że człowiek nie potrafi nawiązać zdrowej relacji ze swoją somatyczną (cielesną) sferą egzystencji [10].
BÓL PRZEWLEKŁY
Ból jest nośnikiem informacji zwrotnej z ciała do świadomości. Z psychologicznego punktu widzenia, to czy jest przeżywany jako “cierpienie” czy po prostu jako jedno z wielu fizycznych “doznań” – zależy od dojrzałości danej osoby [5]. Ponieważ ból bramkowany jest na wyższych piętrach układu nerwowego, tzn. że zniekształca go stan emocjonalny, jego przeżywanie zależne jest od przekonań jakie człowiek przyswaja z otoczenia, w tym od autorytetów [3]. Dla przykładu, skoro leki przeciwbólowe przepisywane są niemalże każdemu, a większość fizjoterapeutów zaleca swoim pacjentom, by “nie ćwiczyli w bólu”, to w jaki sposób mamy mieć otwarte nastawienie do swoich symptomów? Otóż, we wspomnianym przypadku bólu przewlekłego (który trwa dłużej niż 3-6 miesięcy), pacjent nie ma innego wyjścia – musi ćwiczyć w bólu, by stawić mu czoła i przekonać się, że nic się nie dzieje. Coraz większa ilość badań pokazuje, że za bólem chronicznym nie stoi żadna fizyczna dysfunkcja, lecz “coś” co określamy jako zespół uwrażliwienia ośrodkowego [9]. To trochę tak, jakby mózg pamiętał ból wyniesiony z przebytej traumy, kiedy ciało zdążyło już wyzdrowieć [8]. Charakterystyka osoby skłonnej do rozwoju dolegliwości przewlekłych przedstawiona jest w Tabeli 1.
- Depresyjne i pesymistyczne nastawienie (brak wiary w poprawę swojego stanu);
- Obawa przed aktywnością fizyczną (kinezjofobia);
- Katastroficzne myślenie o bólu, w tym obsesyjne i ciągłe koncentrowanie się na swoich symptomach;
- Stres lub brak satysfakcji wynikający z życia zawodowego;
- Nadopiekuńcza rodzina lub partner;
- Niska odporność na stres (specyficzna nadwrażliwość);
- Przekonanie że zalecenia bierne tj. farmakologia lub odpoczynek są ważniejsze niż zalecenia czynne tj. rehabilitacja ruchowa czy trening medyczny;
- Utrzymywanie mitów na temat bólu, pomieszanie w zakresie prognozy leczenia.
Tabela 1. Cechy osoby skłonnej do rozwoju bólu chronicznego, które mogą doprowadzić do długotrwałej niepełnosprawności [4-8].
BÓL POŻYTECZNY
Przeciwnym przypadkiem jest ból, który alarmuje o kontuzji lub chorobie. Mówimy wtedy o bólu ostrym, który niesie za sobą pożyteczne informacje zwrotne. Zawiadamia nas o biochemicznych i fizjologicznych zmianach organizmu, które wynikają z nadmiarowego stresu i załamania się homeostazy. Mówi nam wtedy – “zwolnij” i nakazuje skupić się na odbudowie sił, tkanek i odzyskaniu dystansu do pędzącego świata. By mu zaufać, musimy być przekonani, że nasz organizm jest niezwykle inteligentny – że można pozostawić go swobodnie, a samoistnie wróci do stanu naturalnego. Bagatelizowanie objawów, choćby tych najdrobniejszych skutkuje kolejnymi, które w konsekwencji prowadzą do choroby. Chorobę w tym przypadku należy zatem postrzegać jako “pourazową próbę odzyskania równowagi podejmowaną przez ciało” [2]. Może stać się częścią procesu zdrowienia, lecz tylko wtedy jeśli nie zostanie „przewleczona” w fazę chroniczną, tzn. kiedy objawy są z pierwszymi zmianami zachodzącymi w ciele. Znane są przecież przypadki tj. wrzody żołądka czy udary mózgu, które odwracają świat chorego do góry nogami, by odzyskać utraconą harmonię [11].
KONFRONTACJA
Niezależnie od powodów, dla których unikamy bólu, powinniśmy nauczyć się integrować go ze swoją świadomością w sposób wolny od złości i uległości. Ogólna rada może wydawać się prosta. Osoby doświadczające dolegliwości przewlekłych powinny przekonać się, że ich ból może być produktem błędnej poznawczej interpretacji, zmienić swoje myślenie o zdrowiu i odzyskać autonomię – fizyczną oraz interpersonalną. Osoby poświęcające się swojej codziennej pracy aż nadto, powinny natomiast nauczyć się rozpoznawać sygnały ostrzegawcze wysyłane przez ciało, dbać o okresowe badania lekarskie i odnajdywać czas na odpoczynek wolny od tego co pochłania je w pracy zawodowej. W każdym z przypadków pomocne może być wsparcie lekarza, fizjoterapeuty lub trenera medycznego, który pracuje w holistycznym modelu biopsychospołecznym. Kluczowe może być również połączenie procesu terapii bólu z psychoterapią, która pomoże nawiązać konstruktywną relację ze swoim ciałem i ułatwi nazywanie i regulowanie tego co określamy jako „ból” [12]. W Centrum BODYWORK® odnosimy się do subiektywnej skali bólu (1-10) (Ilustracja 2.), która pozwala naszym podopiecznym na dokładniejsze monitorowanie swojego dyskomfortu w procesie treningu medycznego. Karta oceny bólu znajduje się w pliku, który udostępniamy do pobrania. Zachęcamy do refleksji nad poziomem bolesności w swoim życiu oraz zastanowienia się nad tym w jaki sposób doświadczany ból jest spójny z naszymi przekonaniami, wiedzą o zdrowiu i świadomością.
Ilustracja 2. Karta subiektywnej oceny bólu BODYWORK® – pozwala na rozpoznanie w jaki rodzaj bólu stoi za pacjentem oraz jakie strategie regulowania bólu stosuje on w swoim życiu. Karta ta rozszerza nasze spojrzenie na obszerne zjawisko bólu o model biopsychospołeczny zdrowia i ułatwia praktykowi medycznemu rozumienie psychologicznych motywów, które stoją za pacjentem bólowym.
AUTORZY
MGR MONIKA KACPRZAK
Trener personalny, trener medyczny BODYWORK®, specjalizacja: psychosomatyka.
MGR PAWEŁ KRÓTKI
Fizjoterapeuta, Terapeuta Nerwowo-Mięśniowy (ENMT), twórca systemu BODYWORK®.
LITERATURA
[1] Suls, J., Rothman, A., Evolution of the Biopsychosocial Model: Prospects and Challenges for Health Psychology, Health Psychology (2004), 23(2): 119-125;
[2] Alexander L., Głos Ciała, Ośrodek Bioenergetycznej Pracy z Ciałem, Pomocy i Edukacji Psychologicznej (2013);
[3] Ramos, D.G., The Psyche of the Body. A Jungian Approach to Psychosomatics, Routledge (2004)
[4] Smith B.E., Hendrick P., Bateman M., Holden S., Littlewood C., Smith T.O., Logan P., Musculoskeletal Pain and Exercise – Challenging Existing Paradigms and Introducing New, British Journal of Sports Medicine (2018);
[5] Vachon-Presseau E., Centeno M.V., Ren W., Berger S.E., Tétreault P., Ghantous M., Baria A., Farmer M. Baliki M.N., Schnitzer T.J., Apkarian A.V., The Emotional Brain as a Predictor and Amplifier of Chronic Pain, Journal of Dental Research (2016), 95(6): 605–612;
[6] Apkarian A.V., Baliki M.N., Geha P.Y., Towards a Theory of Chronic Pain, Progress in Neurobiology (2009), 87(2):81–97;
[7] Gureje O., Von Korff M., Simon G.E., Water R., Persistent Pain And Wellbeing: a World Health Organisation study in primary care, Journal of American Medical Association (1998), 280: 147-151;
[8] Routledge S., F@#k That Hurts! Why Your Patient Has To Feel It! Rapid Neurofascial Reset (2018): .www.rapidneurofascialreset.com;
[9] Liebenson, C., Functional Training Handbook (2014), Clinical Audit Process and Determining the Key Link: 53-58;
[10] Alexander L., Duchowość Ciała, Jacek Santorski & Co (2011);
[11] Kabat- Zinn J., Życie Piękna Katastrofa, Czarna Owca (2013);
[12] Palliative Care Australia: www.palliativecare.org.au;